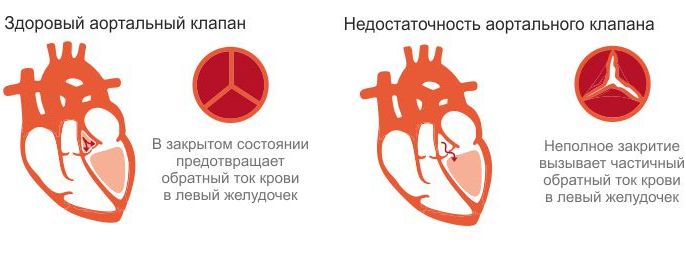
Недостаточность аортальная является аномалией развития, при которой наблюдается неполное соединение створок в диастолу. Оно вызывает обратный ток крови из аорты в камеру ЛЖ. Для болезни характерно появление головокружений, тахикардии, обморочных состояний, аритмии, загрудинных болей, одышки.
Чтобы поставить диагноз, выполняют рентген, кардиограмму, ультразвуковое исследование сердца, томограмму. Терапия хронической патологии осуществляется фармакологическими средствами. У больных с тяжелым течением заболевания проводят пластическую операцию или протезирование клапанного аппарата.
Определение и причины появления
Недостаточность клапана аорты относится к порокам развития. В диастолу не происходит полного смыкания полулунных створок. Это приводит к диастолическому возврату крови в камеру ЛЖ из аорты. По данным статистики, изолированный аортальный порок не превышает 5% среди населения. Еще 10% приходится на сочетание заболевания с другими клапанными аномалиями. В 55-65% случаев у пациентов диагностируют сочетание недостаточности клапана со стенозом устья аорты. Болезнь чаще выявляется у пациентов мужского пола (примерно в 5-6 раз).

Заболевание относят к полиэтиологичным патологиям. Его развитие обуславливают врожденные (ВПР) и приобретенные (ППР) причины. Первая патология формируется, если на месте трехстворчатого клапана образовался одно-, двух- или четырехстворчатый клапан. Створки не соединяются до конца или пролабируют. Причинами ВПР служат болезни соединительной ткани, которые имеют наследственный характер. К ним относятся:
- синдром Марфана;
- аортоаннулярная эктазия;
- синдром Элерса-Данлоса;
- остеопороз врожденный;
- муковисцидоз;
- болезнь Эрдгейма.
Причины приобретенной патологии:
- ревматизм (обуславливает 75-85% всех случаев выявленной патологии);
- атеросклеротическое поражение сосудов;
- эндокардит септической этиологии;
- сифилитическое поражение;
- СКВ;
- артрит ревматоидной природы;
- травматическое поражение;
- болезнь Такаясу.
Из-за ревматизма клапанные части становятся толще, деформируются, меняется их архитектоника. Они не соединяются полностью в период диастолы. Ревматоидная природа болезни лежит в основе комбинации митрального и аортального порока. При инфекционном эндокардите развивается деформация створок, эрозия с последующей перфорацией, что приводит к образованию дефекта клапана аорты.
Относительная клапанная недостаточность формируется, если имеется увеличение диаметра фиброзного кольца клапана, просвета аорты. В этом случае можно наблюдать во время диастолы сепарацию створок.
Патология возникает на фоне следующих заболеваний:
- аневризмы синуса Вальсальвы;
- гипертонической болезни;
- расслаивающей аневризмы аорты;
- анкилозирующего ревматоидного спондилита (болезнь Бехтерева).
Гемодинамика
Нарушение гемодинамики определяет объем регургитации крови во время диастолы. Он происходит через клапанный дефект обратно в камеру ЛЖ. Величина объема достигает половину и более от СВ. В диастолу ЛЖ наполняет кровь, которая поступает из ЛП и по причине аортального рефлюкса. Происходит увеличение диастолического объема, давления в полости ЛЖ. Объем регургитации составляет до 75-80% ударного объема крови. Происходит увеличение конечного диастолического объема ЛЖ до 450 мл (норма составляет 50-150 мл).
Дилатация желудочковой полости приводит к растяжению мышечной ткани. Чтобы изгнать увеличившийся объем крови, повышается сила сокращения ПЖ и ЛЖ. Если состояние миокарда удовлетворительное, то увеличивается систолический выброс, компенсируется нарушенная внутрисердечная гемодинамика. Длительная гиперфункция ЛЖ приводит к развитию гипертрофии мышечного слоя, а потом – дистрофии кардиомиоцитов.
Тоногенная дилатация ЛЖ, когда увеличен отток крови, существует короткий промежуток времени. Она быстро сменяется миогенной дилатацией, для которой характерно увеличение притока крови. Развивается митральная недостаточность. Она обусловлена расширением полости ЛЖ, дисфункцией папиллярных мышечных волокон, увеличением диаметра фиброзного кольца митрального клапана.
Если недостаточность клапана аорты компенсируется, то функционирование левого предсердия не нарушается. Развитие декомпенсации приводит к повышению диастолического давления в полости ЛП. Развивается гиперфункция ЛП, которая заканчивается формированием гипертрофии, дилатации.
Застой крови в сосудах малого круга кровообращения сопровождает повышение давления в артерии легочной. Это приводит к гиперфункции, гипертрофии мышечного слоя стенок правого желудочка. Патологические изменения объясняют присоединение недостаточности правожелудочковой в случае диагностированного аортального порока.

Классификация
Чтобы оценить выраженность гемодинамических изменений, компенсаторные возможности организма, врачи используют классификацию на основе клинических данных. Она подразумевает 5 стадий развития аортального порока:
- Компенсация (аортальная недостаточность 1-й степени). Отсутствие субъективных жалоб. При аускультации выявляются начальные симптомы болезни.
- Скрытая сердечная недостаточность. Умеренно снижается выносливость физических нагрузок. На кардиограмме при недостаточности аортального клапана 2-й степени появляются признаки перегрузки объемом и утолщение стенок (гипертрофии) ЛЖ.
- Субкомпенсация. Появляются ангинозные боли. Пациенты вынуждены ограничивать физическую активность. На рентгеновском снимке, ленте ЭКГ определяются признаки гипертрофии ЛЖ, проявления вторичной сердечной недостаточности.
- Декомпенсация. Появляются одышка, симптомы сердечной астмы. Они возникают при минимальном физическом напряжении. При осмотре врач определяет увеличение размера печени.
- Терминальная стадия. Прогрессируют тотальная коронарная недостаточность, глубокие дистрофические процессы в органах, которые отвечают за жизнеобеспечение организма.
Начальная и скрытая аортальная недостаточность
Объем регургитации составляет 10-15% от общего объема поступающей крови. Анатомические изменения отсутствуют. При недостаточности аортального клапана 1-й степени медикаментозная терапии наиболее эффективна. Часто специалисты отдают предпочтение выжидательной тактике, не спеша отправлять пациента в операционную. Это объясняется возможностью задержки прогрессирования патологического процесса на фоне приема лекарственных препаратов.

В операции нет необходимости, хотя гемодинамические нарушения есть. Степень их выраженности незначительна. У больного отмечается изменение цифр кровяного давления, систолическая гипертензия изолированная, величина пульсового давления составляет 85-95%.
Относительная аортальная недостаточность
Клиника становится более выраженной. Больные предъявляют жалобы на нарушение самочувствия, обращаются за консультацией к кардиологу. На этом этапе проявления не отличаются специфичностью. Диагноз ставится по результатам инструментального обследования (ЭКГ, аускультация сердечного шума).
Прогноз считается благоприятным, но условно. Пациенту показано хирургическое вмешательство. Придерживаться выжидательной тактики нецелесообразно. Без должной помощи болезнь активно прогрессирует.
Декомпенсация
Клинические симптомы возникают не только на фоне физической нагрузки, но и в состоянии покоя. Присоединяются церебральные проявления, признаки нарушения работы сердечной мышцы. У больных отмечаются высокие показатели АД, пульсового давления, частоты сердечных сокращений. Развивается полиорганная недостаточность, нарушается функционирование мочевыводящей системы, печени, отделов головного мозга, сосудистого русла.

Предсмертная стадия
Любая терапия неэффективна. Пациентам оказывается паллиативная помощь. По желанию больного предпринимают попытку выполнения операции, но в большинстве клинических случаев человек не выживает. Жизнеспособность на этой стадии минимальная. Давление крови низкое, развивается стойкая артериальная гипотензия. Прогрессирует полиорганная недостаточность, СН.
Клиника
Если заболевание компенсировано, то пациенты не предъявляют жалоб. Бессимптомное течение патологии бывает длительным, до нескольких лет. Исключением будет развитие острой недостаточности по причине аневризмы расслаивающей, эндокардита бактериальной природы.
Манифест клинических симптомов начинается:
- усиленным сердечным толчком, который обуславливают высокие цифры ПД;
- с ощущения пациентом пульсирующих сосудов на шее, голове;
- повышенным СВ;
- характерно развитие синусовой тахикардии.
Если имеются большой дефект клапана и высокая регургитация, то присоединяются мозговые симптомы:
- головные боли;
- головокружениея;
- ощущение шума в ушах;
- короткие синкопальные состояния (часто возникают, если человек резко меняет положение тела в пространстве);
- падение остроты зрения.

При прогрессировании патологии присоединяются:
- усиленное потообразование;
- ощущение нехватки воздуха;
- нарушение ритма (возникают экстрасистолы);
- стенокардия.
На начальных этапах развития болезни клинические симптомы возникают после физической нагрузки. По мере прогрессирования патологического процесса признаки заболевания начинают беспокоить человека в спокойном состоянии. Если развивается недостаточность ПЖ, возникают:
- периферическая отечность;
- болезненность под ребрами справа;
- дискомфорт в боку.
Острое течение заболевания развивается по типу отека легких, который сочетается с гипотензивным синдромом. К этому приводят резкая перегрузка ЛЖ, повышение конечного давления в диастолу в ЛЖ, снижение ударного выброса. Если пациенту кардиохирургом не будет оказана экстренная помощь, риск летального исхода очень высок.
Диагностика
При физикальном осмотре определяют типичные признаки болезни. К ним относятся:
- бледные кожные покровы (на более позднем этапе болезни сменяются акроцианозом);
- усиленная пульсация артерий, или «пляска каротид» (на глаз определяется пульсация сонной артерии);
- симптом Мюссе (пациент ритмично кивает головой в такт пульса);
- симптом Ландольфи (определяется пульсация зрачков);
- капиллярный пульс Квинке (в ногтевом ложе виден пульс сосудов при аортальной недостаточности);
- симптом Мюллера (пульсирует язычок, мягкое небо).
Визуализируется верхушечный толчок. Он смещается в область VI-VII межреберного промежутка. За мечевидным отростком можно пропальпировать пульсацию аорты. Для аускультативных признаков патологии характерно наличие:
- диастолического шума на аорте;
- ослабления I и II сердечного тона;
- функционального систолического шума на аорте;
- сосудистых феноменов (двойной шум Дюрозье, двойной тон Траубе).
В качестве инструментальной диагностики используют:
- электрокардиограмму;
- фонокардиографию;
- рентгенологическое исследование;
- ЭхоКГ;
- чрезпищеводную ЭхоКГ;
- катетеризацию полостей сердца;
- магнитно-резонансную томографию;
- МСКТ.
По ЭКГ выявляют признаки ГЛЖ. Если произошла митрализация порока, то появляются признаки ГЛП. Фонография позволяет определить патологические сердечные шумы.

По ЭхоКГ выявляют характерные признаки аортальной недостаточности:
- ГЛЖ;
- наличие анатомического дефекта;
- функциональную несостоятельность клапанного аппарата.
На рентгеновском снимке видны дилатация ЛЖ, тени аорты, смещение сердечной верхушки вниз и влево, симптомы легочного венозного застоя. Восходящая аортография позволяет визуализировать регургитацию потока крови в ЛЖ через клапан аорты. Зондирование сердечных камер выполняют, чтобы определить величину конечного диастолического объема ЛЖ, сердечного выброса, объема регургитации.
Лечение
Если заболевание имеет легкое, бессимптомное течение, пациент не нуждается в специальной терапии. Ему рекомендуют ограничить физические нагрузки, ежегодно выполнять ЭхоКГ, регулярно наблюдаться у кардиолога.
Лечение аортальной недостаточности начинают со второй стадии болезни.
Медикаментозное лечение
При умеренных проявлениях болезни и отсутствии жалоб со стороны пациента специалист назначает прием диуретиков, блокаторов кальциевых каналов, ингибиторов АПФ, блокаторов рецепторов ангиотензина. Чтобы не дать присоединиться инфекции в период лечения у стоматолога, проведения оперативного вмешательства, больным назначают антибиотики широкого спектра действия.

Кардиологи используют следующие группы лекарственных средств:
- вазодилататоры периферического действия (Нитроглицерин, Адельфан, Апрессин);
- сердечные гликозиды (Дигоксин, Строфантин, Изоланид);
- антигипертензивные препараты (Каптоприл, Периндоприл);
- ингибитопы кальциевых каналов (Нифидипин, Дилтиазем, Верапамил);
- диуретики (Индапамид, Лазикс).
Хирургическое лечение
Выполняется пластика или протезирование клапанного аппарата аорты. Операция показана при тяжелом симптомном течении аортальной недостаточности (3-4-й степени). Если причиной острой патологии стала расслаивающая аневризма аорты, травма аорты, хирург выполняет протезирование не только клапана, но и восходящего отдела аорты. После хирургического вмешательства пациенту рекомендуют принимать антикоагулянты на протяжении всей жизни.
Причины отказа от операции в силу ее неэффективности:
- величина диастолического объема ЛЖ, равная 300-400 мл;
- фракция выброса 50%;
- цифра конечного диастолического давления 35-40 мм рт. ст.
При отсутствии адекватной и своевременной медицинской помощи увеличивается риск присоединения осложнений. К ним относятся:
- острый инфаркт миокарда;
- инфекционный эндокардит вторичный;
- митральная недостаточность;
- аритмия.

ДЛЖ провоцирует эпизоды отека легких, ОСН, внезапного летального исхода. Присоединение стенокардии приводит к смерти пациента в течение четырех лет, сердечная недостаточность провоцирует летальный исход на протяжение двух лет при условии отсутствия хирургической помощи. Острая аортальная недостаточность нарушает работу ЛЖ, что приводит к ранней смертности.
Прогноз и профилактика
Прогноз для жизни при заболевании определяют этиология аортной недостаточности, объем регургитации. Если недостаточность выражена, но нет явлений декомпенсации, то пациент в среднем может прожить до 10 лет. В случае декомпенсации, присоединения сердечной, коронарной недостаточности медикаментозное лечение оказывается неэффективным. Летальный исход наступает в течение двух лет. Своевременное оказание кардиохирургической помощи способно увеличить среднюю продолжительность жизни таких пациентов.
Предупредить развитие болезни можно, если профилактировать возникновение ревматических осложнений, атеросклероза крупных сосудов, сифилитического поражения, проводить их своевременную диагностику и лечение. Лица, которые входят в группу риска по формированию аортального порока, должны находиться на диспансерном наблюдении у кардиолога.
Пациентам рекомендовано изменение привычного образа жизни. Оно должно включать:
- Уменьшение нагрузок. Следует придерживаться оптимального режима дня, который включает полноценный отдых.
- Осуществлять длительные прогулки в парке.
- Избегать негативного влияния стресса.
- Вовремя обращаться за медицинской помощью, если развился инфекционный процесс.
- Придерживаться принципов правильного питания: не переедать, снизить объем кофеина, простых углеводов, жиров.
- Отказаться от курения, употребления алкоголя, наркотических средств.
- Пациентки с диагнозом аортального порока в период беременности должны регулярно посещать кардиолога. При возникновении минимальной угрозы для жизни женщины или ребенка следует принимать решение о прерывании беременности.

Среди причин смертности населения кардиология занимает первое место. Чтобы продлить жизнь, улучшить ее качество, не следует пренебрегать профилактическими осмотрами у профильных специалистов. Залог здоровой и долгой жизни заключается в своевременной диагностике и лечении кардиальной патологии.






 Сердечная недостаточность у женщин: симптомы и первые признаки: диагностика, лечение и профилактика
Сердечная недостаточность у женщин: симптомы и первые признаки: диагностика, лечение и профилактика Что такое и чем опасна левожелудочковая недостаточность: причины и признаки патологии
Что такое и чем опасна левожелудочковая недостаточность: причины и признаки патологии Сердечная недостаточность: причины, симптомы и лечение
Сердечная недостаточность: причины, симптомы и лечение Недостаточность трикуспидального клапана сердца: что это, степени, симптомы, причины, лечение и диаг
Недостаточность трикуспидального клапана сердца: что это, степени, симптомы, причины, лечение и диаг
Увы, комментариев пока нет. Станьте первым!