Фибрилляция предсердий — состояние, при котором мышечные клетки сердца начинают делать 400−700 нерегулярных сокращений в минуту. При этом нарушается систола предсердий — фаза сердечного цикла, заключающаяся в сокращении миокарда. Она длится всего 0,1 секунды, тем не менее является очень важной для нормального функционирования организма. При отсутствии координированной систолы предсердий может потребоваться неотложная помощь.

Причины возникновения
Заболевание диагностируется у 0,5% населения. Вероятность его возникновения повышается в 10 раз после 65 лет. В зависимости от продолжительности фибрилляции выделяют несколько её форм:
- пароксизмальная является приступообразной и длится менее 48 часов;
- хроническая (перманентная) имеет тенденцию персистировать (сохраняться) более 2 суток.
Иногда выделяют впервые выявленную форму. Она может быть пароксизмальной или хронической.
В 70% случаев причинами патологического состояния являются различные заболевания. К пароксизмальной форме могут вести следующие из них:

- инфаркт миокарда;
- острый перикардит;
- острый миокардит;
- тромбоэмболия лёгочной артерии;
- острые заболевания лёгких.
Также возникновению приступообразной фибрилляции могут поспособствовать хирургические операции на органах грудной клетки, электротравма или приём алкоголя в больших дозах. В последнем случае приступ обычно возникает на следующий день после злоупотребления спиртным.
Алкоголизм может привести и к хронической форме фибрилляции. Кроме того, в качестве её причин могут выступать следующие заболевания сердца и экстракардиальные патологии:

- митральные пороки;
- ишемическая болезнь;
- артериальная гипертензия;
- кардиомиопатия;
- врождённые пороки;
- констриктивный перикардит;
- пролапс митрального клапана;
- кальцификация митрального фиброзного кольца;
- гипертиреоз;
- дисбаланс отделов нервной системы.
Если у больного нет ни одной из этих патологий, его форма фибрилляции называется идиопатической.
Механизм развития
Если в миокарде имеется критическое число волн циркуляции возбуждения, они появляются и в ткани предсердия и инициируют сокращение его отдельных небольших участков. Сколько будет продолжаться фибрилляция, зависит от двух факторов:
- размера левого предсердия;
- длины волны возбуждения.

Если предсердие увеличено, а длина волны короткая, сокращения будут происходить по большому количеству кругов, и самопроизвольное погашение фибрилляции маловероятно. При нормальном размере предсердия и длинных волнах количество сокращающихся участков уменьшается, и сердечный ритм может восстановиться самостоятельно.
Клиническая картина и диагностика
Типичные симптомы состояния — одышка и учащённое сердцебиение. Помимо них, могут возникать боли за грудиной, утомляемость, головокружение и обмороки. При фибрилляции, инициированной кардиологическими заболеваниями, могут появиться признаки сердечной недостаточности и тромбоэмболические осложнения.

При обращении к врачу из-за возникших симптомов нужно постараться вспомнить момент их проявления, назвать возможные причины (например, употребление алкоголя) и рассказать о принимаемых лекарственных средствах. Особенно важно выяснить частоту и длительность приступов при пароксизмальной фибрилляции предсердий, чтобы не допустить развития хронической формы.
Иногда заболевание протекает бессимптомно и ничем себя не проявляет. В таком случае диагностировать его можно случайно во время профилактических осмотров, когда врач выслушивает сердце или записывает электрокардиограмму.
При подозрении на фибрилляцию проводится суточный мониторинг ЭКГ, метод позволяет зарегистрировать отдельные эпизоды нарушений ритма сердца. Кроме того, постановка окончательного диагноза невозможна без использования эхокардиографии. С её помощью выявляются или исключаются кардиологические заболевания и внутрисердечные тромбы, определяются размеры левого предсердия и оценивается сократительная функция левого желудочка.
Перед назначением лекарственных препаратов проводится анализ гормонов щитовидной железы. В случае гипертиреоза нельзя принимать некоторые медикаменты.
Направления лечения

Полноценная терапия включает в себя восстановление и контроль ритма сердца, предупреждение приступов фибрилляции и профилактику осложнений. В основном это осуществляется медикаментозными средствами, но могут понадобиться и другие методы вплоть до хирургического вмешательства. Неотложная помощь в виде экстренной электрической дефибрилляции (воздействия разрядов в рамках электроимпульсной терапии) требуется при резком ухудшении движения крови по сосудам.
Восстановление ритма
Клинические проявления исчезают, гемодинамика улучшается, а риск осложнений снижается почти сразу после восстановления сердечного ритма. У половины всех больных приступы заканчиваются самопроизвольным улучшением. Но по мере увеличения их продолжительности вероятность самостоятельного восстановления снижается, и приходится прибегать к использованию следующих лекарственных средств:
- Пропафенон (300−600 мг перорально или внутривенно).
- Амиодарон (15 мг/кг внутривенно).
- Гликозиды.

Назначение конкретного препарата обусловлено многими факторами. Если приступы нарушают общее состояние больного, и у него нет проблем с сердцем, назначаются бета-адреноблокаторы и Пропафенон или Флекаинид.
Пропафенон является одним из самых эффективных средств, однако он противопоказан при ИБС, сердечной недостаточности и некоторых других патологиях. В таких случаях вместо него назначается Амиодарон. Что касается гликозидов, то их использование в последнее время практически прекращено, поскольку эффективность является слишком низкой.

Если диагностирована постоянная форма фибрилляции предсердий, дополнительно необходимо в течение трёх недель принимать антикоагулянты для профилактики осложнений. По окончании курса сердечный ритм пытаются восстановить при помощи электрической кардиоверсии (нанесения разрядов 200−360 Дж).
Однако процедура опасна вероятностью возникновения тромбоэмболии, желудочковой аритмии, синусовой брадикардии, артериальной гипотензии, отёка лёгких и других осложнений. Её применяют в неотложных ситуациях и при отсутствии следующих состояний:
- синдром слабости синусового узла;
- интоксикация сердечными гликозидами;
- частые приступы фибрилляции.
Контроль сердечных сокращений
Восстановить адекватный ритм сердца (60−80 ударов в минуту в покое, 900−115 при физических нагрузках) можно при помощи антиаритмических препаратов. В их качестве, особенно при фибрилляции, развившейся на фоне сердечной недостаточности, эффективно применяется Дигоксин. Но поскольку он не может контролировать частоту сокращений при физических нагрузках, при сохранении аритмии его необходимо сочетать с другими препаратами из следующего списка:
- Бета-адреноблокаторы.
- Амиодарон.
- Верапамил, Дилтиазем.

Последние средства являются недигидропиридиновыми блокаторами медленных кальциевых каналов, они особенно эффективны при сопутствующих заболеваниях лёгких. Если сопутствующей болезнью является гипертония, возможен приём Клофелина. Непригодными являются Хинидин и Дизопирамид, поскольку они характеризуются множеством побочных эффектов.
Если лекарственные средства не дают улучшения или вызывают побочные эффекты, а симптомы фибрилляции ярко выражены, используются катетерная радиочастотная абляция и последующая имплантация электрокардиостимулятора. Показанием к этому может служить ситуация, когда желудочки делают менее 50 сокращений в минуту. Медицинский прибор помогает синхронизировать их ритм с предсердиями.
Предупреждение приступов и осложнений
Лечение фибрилляции предсердий невозможно без профилактики новых приступов. Однако задача эта является довольно сложной, поскольку очень часто рецидивы у больных возникают уже в первый месяц после проведённой терапии. Снизить этот риск можно, ограничив употребление крепкого чая и кофе и исключив приём алкоголя и курение. Кроме того, нужно продолжать принимать антиаритмические лекарства.

Верапамил и Дилтиазем для этих целей назначают редко из-за высокой вероятности увеличения продолжительности новых приступов, если они всё-таки возникнут. Такого побочного действия не отмечено при приёме Дигоксина, однако для профилактики приступов его эффективность незначительна.
Лучшими препаратами считаются Амиодарон или Соталол. Они имеют одинаково высокую эффективность, но не лишены и побочных эффектов в виде риска фибрилляции желудочков и тахикардии. Увидеть развитие таких состояний ещё до появления первых симптомов помогает ЭКГ.
Тромбоэмболические осложнения могут возникнуть у любого больного с фибрилляцией. Но особенно высок такой риск для следующих категорий пациентов:

- старше 65 лет;
- страдающие ревматизмом, сахарным диабетом или артериальной гипертензией;
- со сниженной сократительной функцией левого желудочка;
- уже перенёсших тромбоэмболию.
Лицам, попадающим под одну из этих категорий, необходимо назначение непрямого антикоагулянта. Остальным достаточно приёма ацетилсалициловой кислоты.
Хирургическое вмешательство
При необходимости больного с фибрилляцией можно лечить при помощи хирургической операции, обеспечивающей более регулярный ритм сердца. Вмешательство осуществляется одним из следующих методов:

- Проведение изолированного от предсердных тканей «коридора» между двумя элементами проводящей системы сердца.
- Создание путём множественного надсечения миокарда «лабиринта», препятствующего возникновению больших волн возбуждения. Для этого используют внутрисердечную радиочастотную методику. У пациентов с клапанными пороками, а также во время аортокоронарного шунтирования операцию выполняют на открытом сердце.
Направление лечения задаёт врач, а задача пациента состоит в том, чтобы неукоснительно выполнять рекомендации специалиста. Лучше начинать терапию, пока фибрилляция носит приступообразный характер, поскольку приобретение заболеванием хронической формы в 2 раза повышает риск инсульта. Это осложнение возникает у 1,5% пациентов в возрасте до 59 лет и может привести к летальному исходу.
Понятие мерцательной аритмии
В отношении фибрилляции предсердий часто применяется термин «мерцательная аритмия». Однако, строго говоря, это понятие не является синонимом, поскольку в него входит также и другое состояние — трепетание предсердий. Оно заключается в сокращении органелл клеток поперечно-полосатых мышц, является редким и нестабильным.

По сравнению с фибрилляцией оно характеризуется более редким возникновением осложнений. Также может быть как приступообразным, так и хроническим, но дополнительно делится на типичное (начинается в правом предсердии и происходит в направлении против часовой стрелки) и атипичное (по часовой стрелке). Возникает и лечится по тем же принципам, но терапии радиочастотным методом поддаётся лучше. Из-за нестабильности со временем трепетание переходит в фибрилляцию.





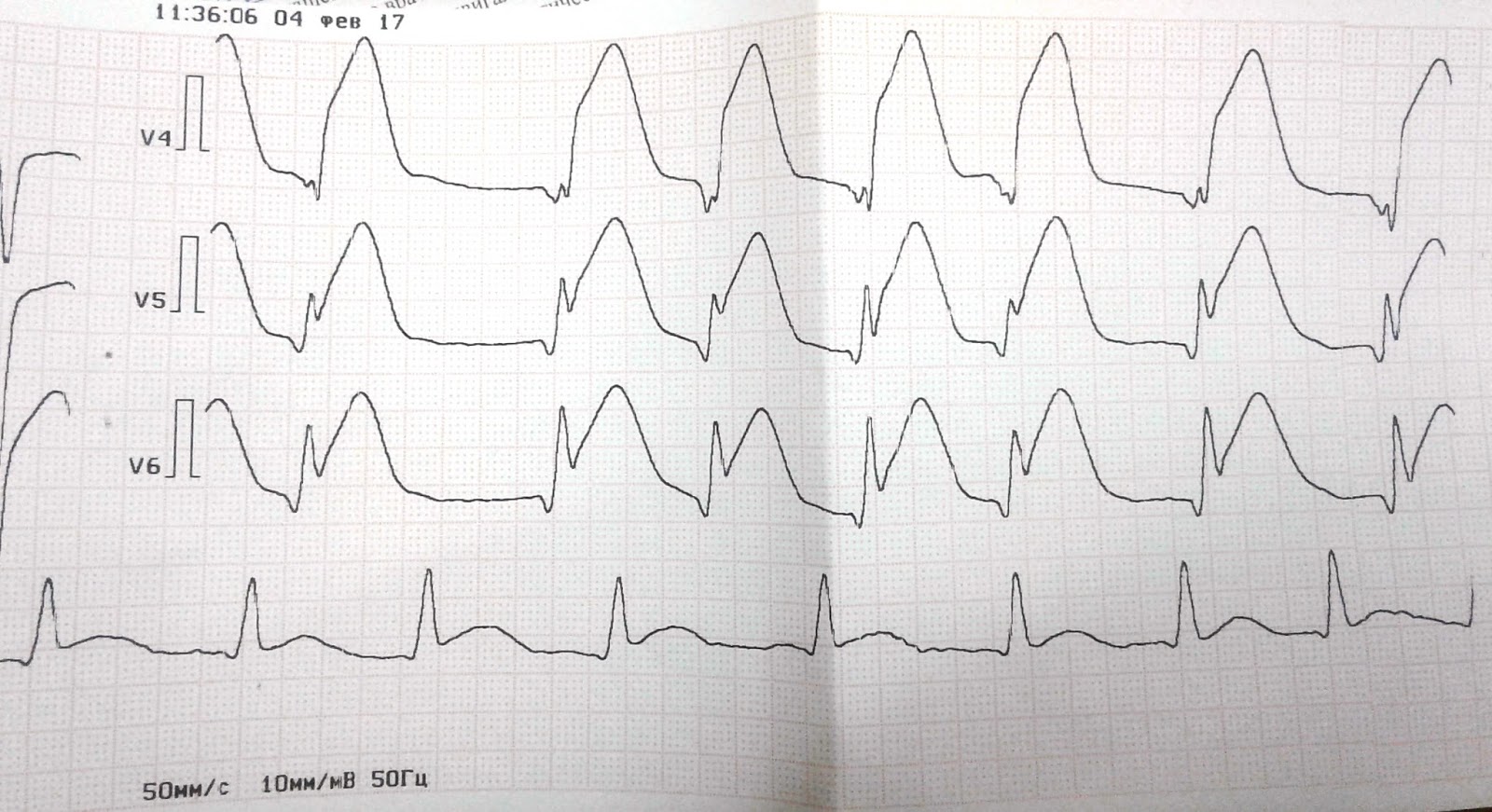
 Пароксизм фибрилляции предсердий: что это такое, причины и лечение
Пароксизм фибрилляции предсердий: что это такое, причины и лечение Что такое и чем опасна левожелудочковая недостаточность: причины и признаки патологии
Что такое и чем опасна левожелудочковая недостаточность: причины и признаки патологии Признаки и лечение неполной блокады правой ножки пучка Гиса
Признаки и лечение неполной блокады правой ножки пучка Гиса Признаки и лечение дилатации камер сердца
Признаки и лечение дилатации камер сердца
Увы, комментариев пока нет. Станьте первым!