Среди огромного количества злокачественных патологий системы кроветворения, у пациентов чаще всего регистрируют острый лимфобластный лейкоз (ОЛЛ). Заболевание зарождается в костном мозге, затем раковые клетки поражают жизненно важные органы, распространяясь через лимфу. Болезнь развивается молниеносно, и без своевременного лечения приводит к летальному исходу в течение нескольких месяцев.
Общие сведения
Лимфобластный лейкоз, характеризующийся неконтролируемой пролиферацией предшественников лимфоцитов, является самым распространенным заболеванием онкологического генеза в детском возрасте. Лимфобласты, размножаясь и накапливаясь в костном мозге, нарушают продуцирование и функционирование основных элементов крови, что и обуславливает появление специфической симптоматики. Специалисты из Всемирной организации здравоохранения разработали классификацию болезни, которая учитывает вид патологически развивающихся клеток. Выделяют следующие виды ОЛЛ:

- Пре-пре-B-клеточный;
- Пре- B-клеточный;
- B-клеточный;
- Т-клеточный.
Доля ОЛЛ составляет 70−85% от общего количества случаев патологий кроветворной системы у юных пациентов. Заболеванию наиболее подвержены мальчики дошкольного возраста.
Взрослые сталкиваются с болезнью в 8−10 раз реже детей. У первых ОЛЛ зачастую становится следствием хронического лимфоцитарного лейкоза.
Этиологические факторы
Точные причины острого лимфобластного лейкоза до сих пор остаются загадкой для ученых. Известно лишь то, что спусковым механизмом многих видов лейкемии становится появление злокачественного клона — группы клеток, образовавшихся в результате хромосомных аберрации и обладающих способностью к аномальному размножению. Возникновение ОЛЛ связывают со следующими неблагоприятными обстоятельствами:


- Длительное радиационное облучение. В группу риска автоматически попадают люди, неоднократно проходившие рентгенологические исследования и лучевую терапию, проводимую по поводу различных злокачественных новообразований. Также вероятность развития патологии повышает проживание в местности, где повышен радиационный фон.
- Экзогенная интоксикация. Работающие на химических предприятиях люди нередко подвергаются воздействию токсических веществ. Например, бензол, проникающий в организм сквозь кожный покров, способен накапливаться в тканях, и тем самым менять ДНК кровяных телец. Если беременная женщина контактировала с потенциально опасными реагентами, то у ее будущего ребенка может быть обнаружен ОЛЛ.
- Неконтролируемый прием противоопухолевых препаратов (Доксорубицин, Имуран, Циклофосфан).
- Употребление в пищу продуктов с высоким содержанием нитратов и консервантов.
- Наследственно обусловленные иммунные нарушения и генетические болезни ребенка при определенных условиях могут спровоцировать неконтролируемое увеличение числа лимфобластов.
Не последнюю роль в развитии острого лимфобластного лейкоза играет генетическая предрасположенность. В таких эпизодах происходит наследование не самой патологии, а способности хромосом подвергаться онкогенной трансформации.
Клиническая картина
В зависимости от угнетения кроветворения, симптомы лимфобластного лейкоза проявляются по-разному. На первых порах человека беспокоят слабость, потеря аппетита, резкое снижение массы тела, учащение сердечного ритма, болезненные ощущенные в костях и суставах, вызванные увеличением объема костного мозга. Перечисленные признаки также могут указывать на опухолевую интоксикацию.

Снижение уровня тромбоцитов проявляется разрывом капилляров на кожном покрове и слизистых оболочках, кровоточивостью десен, носовыми и кишечным кровотечениями, склонностью к «синячковости» при незначительных травмах. Из-за очаговых скоплений бластных клеток нередко увеличиваются регионарные лимфатические узлы, печень и селезенка.
Недостаточное количество зрелых лейкоцитов в крови оборачивается частыми инфекционными заболеваниями, приводящими к повышению температуры тела. При вовлечении в патологический процесс ЦНС наблюдаются симптомы, характерные для менингита и артериальной гипертензии. У 20−30% мальчиков, заболевших ОЛЛ, в семенниках обнаруживаются инфильтраты.
В разгар заболевания симптомы нарастают и усиливаются, а в период ремиссии утихают. Терминальная стадия заболевания характеризуется прогрессирующим ухудшением состояния пациента, и в конечном счете заканчивается смертью.
Диагностические процедуры
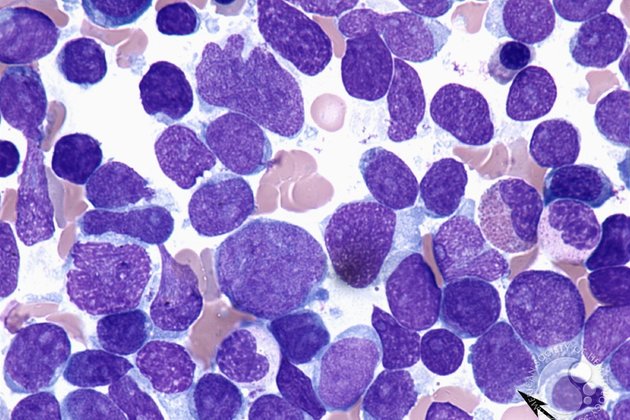
Для постановки точного диагноза врач изучает результаты анализа периферической крови и данные миелограммы. У человека, страдающего ОЛЛ, как правило, выявляются анемия, высокая концентрация тромбоцитов, лейкоцитоз и повышение скорости оседания эритроцитов. Аномальные клетки составляют приблизительно 20% от общего количества белых кровяных телец. Нейтрофилы понижены. В миелограмме преобладают лимфобласты. Для определения степени распространения опухолевого процесса проводятся дополнительные скрининговые исследования:
- биохимический анализ крови (необходим для выявления дисфункции печеночных и почечных структур);
- спинномозговая пункция (позволяет исключить нейролейкемию);
- УЗИ брюшной полости (дает возможность оценить состояние паренхиматозных органов и лимфатических узлов);
- рентгенография грудной клетки (помогает обнаружить метастазы и инфильтрацию легочных тканей).

Чтобы вынести окончательный вердикт и назначить соответствующее лечение, врач обязан дифференцировать острый лимфобластный лейкоз от других заболеваний. Аналогичную симптоматику имеют разного рода отравления, инфекционный лимфоцитоз и мононуклеоз.
Терапевтические методы
Стратегия лечения острого лимфобластного лейкоза разрабатывается в индивидуальном порядке. Независимо от уровня риска у конкретного пациента, терапия должна базироваться на использовании современных химиопрепаратов. Выделяют два этапа лечения злокачественного заболевания системы кроветворения:


- Интенсивная терапия. Длится не менее 6 месяцев. Больной подвергается внутривенной полихимиотерапии с целью достижения устойчивой ремиссии за счет замедления или прекращения размножения клеток злокачественного клона. Хороший результат дает химиотерапия ЦНС. При этой методике лекарственные средства направляются прямиком в мембранную ткань, окружающую спинной мозг. Считается, что пациент идет на поправку, когда в периферической крови полностью отсутствуют лимфобласты, а их процентное содержание в костном мозге не переваливает за 5%.
- Поддерживающая терапия. Лечение, которое может длиться до двух лет, проводят в амбулаторных условиях. Все это время пациент должен принимать пероральные препараты, предназначенные для торможения роста и уничтожения оставшихся лейкемических клеток. Только при неукоснительном соблюдении всех рекомендаций врачей можно говорить о благоприятном прогнозе.
Острый лимфобластный лейкоз у детей, как правило, хорошо поддается лечению. Многое зависит от состояния иммунной системы и своевременности принятых мер. Благодаря полихимиотерапии удается добиться стойкой ремиссии у 90% больных. При низкой эффективности проводимой терапии и рецидивах заболевания решается вопрос о трансплантации костного мозга. У взрослых прогноз при такой форме рака крови менее оптимистичный. Пятилетняя выживаемость не превышает 35−40%.
Лимфобластный лейкоз, симптомы которого имеют тенденцию стихать и появляться вновь с удвоенной силой, крайне коварное заболевание. Промедлив с визитом к врачу, можно упустить драгоценное время для предотвращения необратимых процессов.








Увы, комментариев пока нет. Станьте первым!